Krebstherapie bei Patient:innen
mit Vorerkrankungen
Die Behandlung einer Krebserkrankung wird bei den meisten Patient:innen die höchste Priorität unter den für sie notwendigen medizinischen Therapien haben. Man muss allerdings davon ausgehen, dass bei einer Mehrheit der Patient:innen auch andere Vor- oder Begleiterkrankungen (Komorbiditäten) vorliegen, die eventuell die onkologische Therapie beeinflussen können. Das wird insbesondere bei älteren Krebspatient:innen zu einem wichtigen Faktor des onkologischen Managements.
Häufigkeit von Krebstherapie-limitierenden Komorbiditäten bei älteren Patient:innen
Komorbiditäten sind bei onkologischen Patient:innen häufig und können die Diagnose sowie die Therapieentscheidung und -durchführung erheblich beeinflussen. Studien zeigen, dass rund 60–70% der Krebspatient:innen zum Zeitpunkt der Diagnose mindestens eine relevante Begleiterkrankung aufweisen. Am häufigsten sind kardiovaskuläre Erkrankungen, chronische Niereninsuffizienz, chronisch-obstruktive Lungenerkrankung (COPD), Diabetes mellitus und Leberfunktionsstörungen.
Mit steigendem Alter nehmen Zahl und Schwere von Komorbiditäten deutlich zu. Bei Patient:innen über 70 Jahren liegt die Prävalenz von zumindest zwei oder mehr Komorbiditäten bei über 50%. Dies wirkt sich auf die Therapietoleranz, den Medikamentenstoffwechsel und die Prognose aus. Zudem ist die Wechselwirkung zwischen Tumortherapie und Komorbidität ein zentraler Aspekt individualisierter Behandlungsplanung.
Dabei wird gezielt darauf geachtet: Welche Therapien verträgt der oder die Betroffene überhaupt? Wie müssen Dosis, Medikamente oder Behandlungsabläufe angepasst werden? Welche Risiken bestehen durch Wechselwirkungen?
Einschluss von Patient:innen mit Vorerkrankungen in klinische Studien
Patient:innen mit signifikanter Komorbidität werden häufig aus klinischen Studien ausgeschlossen, weil Komorbiditäten als „Störfaktoren“ wirken, welche die Effektivität einer neuen Therapie negativ beeinflussen können. Dadurch fehlt es an gesicherter Evidenz zur Sicherheit und Wirksamkeit onkologischer Therapien für diese Patientengruppe. Besonders betroffen sind Dialysepatient:innen, Personen mit fortgeschrittener Herzinsuffizienz (NYHA III/IV) oder Leberzirrhose.
Aktuelle Leitlinien
Die derzeitigen Leitlinien zur onkologischen Behandlung verschiedener Tumorentitäten empfehlen eine individuelle Risiko-Nutzen-Abwägung bei Komorbiditäten. Die international führende Gesellschaft für Klinische Onkologie (ASCO) spricht sich für ein strukturiertes Vorgehen aus, wobei die Einschätzung der „funktionellen Reserve“ – d.h. der Fähigkeit des Körpers, gesundheitliche Belastungen auszuhalten und sich davon zu erholen – sowie von Komorbiditäten und Lebenserwartung zentral ist.
Ein breit angewandtes geriatrisch-onkologisches Assessment, also eine systematische Untersuchung älterer Menschen mit Krebs, wird zunehmend gefordert.
Ziel ist es, zu erkennen:
- Wie fit oder gebrechlich ist der Patient bzw. die Patientin?
- Welche körperlichen, geistigen oder sozialen Einschränkungen gibt es?
- Welche Ressourcen und Risiken bestehen im Hinblick auf die Krebstherapie?
Als EDV-gestütztes Verfahren wurde der CARG-Score (Cancer and Aging Research Group Score)* entwickelt, um die Risiken schwerer Chemotherapie-Toxizitäten (Grad 3–5; z.B. Fieber, Blutbildveränderungen, Durchfall, Herzrhythmusstörungen, Leberversagen, Nierenschaden) vorherzusagen und somit zu reduzieren (siehe Chemo-Toxicity Calculator; Cancer and Aging Research Group – mycarg.org). Dieser Score wurde speziell dafür entwickelt, bei geriatrischen Patient:innen eine individualisierte Therapieentscheidung zu unterstützen.
Häufigkeit von Komorbiditäten bei onkologischen Patient:innen in Europa, aufgeschlüsselt nach Altersgruppen
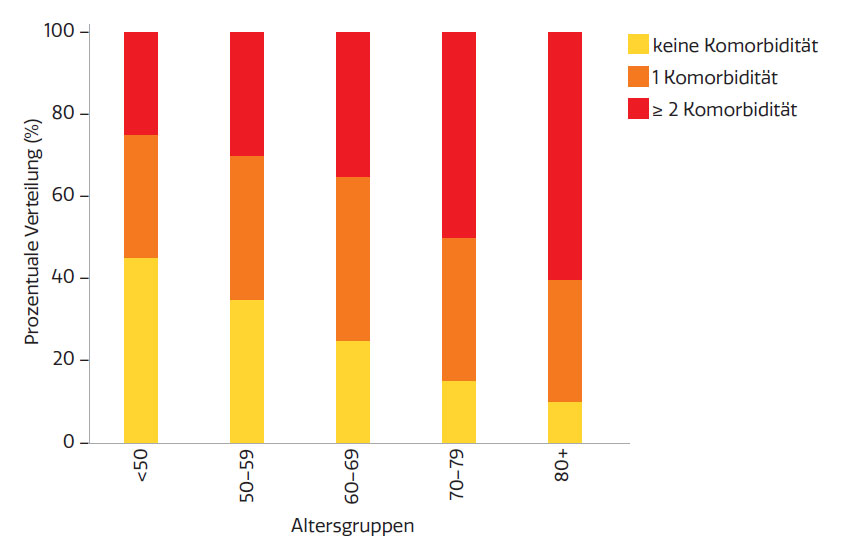

Abb.: Onlinerecherche: Die in der Grafik verwendeten Daten sind synthetisch. Sie basieren nicht auf einer konkreten Einzelstudie, sondern spiegeln typische epidemiologische Trends wider, wie sie in der Literatur beschrieben sind.
Spezielle klinische Situationen
Herzerkrankungen
Patient:innen mit koronarer Herzkrankheit (einer chronischen Erkrankung der Herzkranzgefäße), Herzschwäche oder Herzrhythmusstörungen sind besonders vulnerabel gegenüber herzschädigenden Substanzen. Dazu gehören manche Chemotherapeutika oder Antikörper, die z.B. bei Brustkrebstherapien Standard sind. Eine enge Abstimmung mit Herzspezialist:innen („Cardio-Oncology“) ist notwendig, um die Belastbarkeit des Herzens fachgerecht einzuschätzen und mögliche Risiken frühzeitig zu erkennen.
Nierenerkrankungen
Eine eingeschränkte Nierenfunktion beeinflusst den Stoffwechsel vieler Zytostatika und zielgerichteter Therapien, so z.B. die Effizienz, mit der ein Krebsmedikament im Körper ausgeschieden wird. Einige Standardchemotherapeutika, u.a. bei Brust- oder Lungenkrebs, schädigen das Nierengewebe und führen zu einer Anreicherung toxischer Wirkstoffe im Blut. Bei einer stark eingeschränkten Nierenfunktion (GFR < 30 ml/min) ist eine Dosisanpassung oder Therapieumstellung erforderlich.
Spezialfall: Dialysepatient:innen
Für diese Gruppe von Patient:innen mit mechanischer Nierenersatztherapie gibt es kaum Studiendaten zur Krebstherapie. Viele der eingesetzten Wirkstoffe sind dialysierbar – das heißt, sie werden während der Dialyse entfernt – oder kumulieren zwischen den Dialysezyklen und erreichen damit zu hohe Dosierungen im Körper. Praktisch gesehen sind daher die meisten onkologischen Therapien bei Dialysepatient:innen kaum anwendbar.
Eine Ausnahme ist die Immuntherapie, die (selbst ohne Evidenz aus Studien) auch bei hochgradiger Nierenschädigung einsetzbar sein dürfte. Entscheidend sind eine enge Abstimmung mit Nierenspezialist:innen sowie eine genaue Berechnung zur Vorhersage, wie ein Medikament im Körper aufgenommen, verteilt, abgebaut und ausgeschieden wird.
Lungenerkrankungen
Bei chronisch-obstruktiver Lungenerkrankung (COPD) oder Lungenfibrose besteht ein erhöhtes Risiko für Komplikationen unter Strahlentherapie oder bestimmten zielgerichteten onkologischen Medikamenten. Ein Lungenfunktionstest vor Therapieeinleitung ist daher obligat. Eine gar nicht seltene Schwierigkeit ist, dass bei fehlender Operationstauglichkeit selbst bereits die Diagnose der Tumorerkrankung erschwert ist, wenn dafür Gewebe aus der Lunge entnommen werden müsste.
Lebererkrankungen
Die Leber ist das zentrale Stoffwechselorgan. Lebererkrankungen beeinflussen die Verstoffwechslung und die Nebenwirkungen vieler Medikamente. Bei deutlich eingeschränkter Leberfunktion (Leberinsuffizienz, Stadium Child-Pugh B/C) ist daher große Vorsicht geboten. Besonders immuntherapeutische Substanzen können sich schädlich auf die Leber auswirken.
Stoffwechselerkrankungen
Diabetes mellitus oder Schilddrüsenerkrankungen erfordern besondere Aufmerksamkeit bei Therapien, die metabolisch wirken, d.h. den Stoffwechsel (Blutzucker, Hormone) beeinflussen (z.B. Steroide, mTOR-Inhibitoren, Checkpoint-Inhibitoren). Eine engmaschige Kontrolle des Blutzuckers und eine Mitbetreuung durch Stoffwechselspezialist:innen sind empfehlenswert.
Patient:innen unter immunschwächender Therapie
Patient:innen nach Organtransplantation oder Patient:innen mit Autoimmunerkrankungen, die Therapien erhalten, die das Immunsystem stark unterdrücken, stellen eine besondere Herausforderung dar.
Die Unterdrückung des Immunsystems nach Organtransplantation bzw. bei Autoimmunerkrankungen hat das Ziel, eine Abstoßung des Fremdorgans bzw. den Angriff des Immunsystems auf körpereigene Zellen zu verhindern.
Manche onkologische Therapien, im Speziellen die Immuncheckpoint-Inhibitoren, können in diesen Situationen gefährlich sein, da sie genau den gegenteiligen Effekt haben, nämlich die Immunaktivität im Körper zu verstärken. Dies ist für Tumorerkrankungen erwünscht, kann sich aber negativ auf transplantierte Organe oder die erwähnten Vorerkrankungen auswirken. Die meisten Chemotherapien sind hingegen – abgesehen von einer kumulativen Myelotoxizität (d.h. einer dosisabhängigen Schädigung des Knochenmarks) – bei diesen Patient:innen weniger problematisch zu sehen. Allerdings können Chemotherapien durch Knochenmarkschädigung das Risiko für Infektionen erhöhen, daher ist eine individuelle Nutzen-Risiko-Abwägung unerlässlich.
Geriatrische Patient:innen
Multimorbidität, Gebrechlichkeit und eingeschränkte Reservekapazitäten (sprich, Widerstandskraft gegenüber gesundheitlichen Belastungen) erfordern eine umfassende geriatrische Abklärung („Comprehensive Geriatric Assessment“ – CGA)**. Die Therapie muss nicht automatisch reduziert werden, sondern sollte an den funktionellen Status der Betroffenen angepasst werden. Zentrale Fragen in diesem Zusammenhang sind beispielsweise, wie selbstständig, körperlich leistungsfähig und alltagsfit eine Person ist.
Optimierungspotenziale
Um eine optimale Versorgung der immer größer werdenden Zahl onkologischer Patient:innen mit Vorerkrankungen zu gewährleisten, wären folgende Punkte in Zukunft wünschenswert:
- Systematische Integration von Vorerkrankungen in Studiendesigns
- Interdisziplinäre Fallkonferenzen mit Fachspezialist:innen (Nephrologie, Kardiologie, Geriatrie) während der onkologischen Therapie
- Entwicklung adaptierter Leitlinien für Patient:innen mit Vorerkrankungen
- Digitale Tools zur Risikostratifizierung und Pharmakokinetik (z.B. CARG-Score*)
- Bessere Schulung des medizinischen Personals im Umgang mit Komorbiditäten
Fazit
Komorbiditäten sind bei onkologischen Patient:innen die Regel, nicht die Ausnahme. Ihre Berücksichtigung ist für eine sichere und wirksame Krebstherapie essenziell. Eine strukturierte, interdisziplinäre und evidenzbasierte Herangehensweise verbessert die Versorgung dieser wachsenden Patientengruppe.
Christoph Wiltschke, Reinhard Stauder
* Der CARG-Score (Cancer and Aging Research Group Score) ist ein validiertes Instrument zur Einschätzung des Risikos schwerwiegender Chemotherapie-Nebenwirkungen bei älteren Patient:innen. Er ermöglicht eine individualisierte Risikoabschätzung und unterstützt klinische Entscheidungen zur Anpassung der Krebstherapie bei multimorbiden oder gebrechlichen Personen. Er hilft dabei, Übertherapie bei gebrechlichen Patient:innen zu vermeiden, Therapieabbrüche zu reduzieren und Lebensqualität zu erhalten.
** Das Umfassende „Geriatrische Assessment (CGA)” ist ein multidimensionaler, interprofessioneller Prozess zur ganzheitlichen Beurteilung älterer Menschen, der medizinische, psychosoziale, kognitive und funktionelle Defizite sowie Ressourcen erfasst, um einen individuellen Therapie- und Pflegeplan zu erstellen, der die Lebensqualität verbessert und eine optimale Genesung ermöglicht.
Ausgewählte Literatur:
- Balic M et al., Prevalence of comorbidity in cancer patients scheduled for systemic anticancer treatment in Austria: a cross-sectional multicenter observational study. MEMO – Magazine of European Medical Oncology 2019; 12:290–96
- Cabrera Chien L et al., Geriatric assessment-driven interventions among hospitalized older adults with cancer (GAIN-HOSP) – a prospective pilot study. J Geriatr Oncol 2025; 16(1):102063
- Dale W et al., Practical assessment and management of vulnerabilities in older patients receiving systemic cancer therapy – ASCO Guideline Update. J Clin Oncol 2023; 41(26):4293
- Flannery MA et al., Understanding treatment tolerability in older adults with cancer. J Clin Oncol 2021; 39(19):2150–63
- Goede V et al., Multidisciplinary care in the hematology clinic: implementation of geriatric oncology. J Geriatr Oncol 2019; 10(3):497–503
- Hamaker ME, Augschoell J, Stauder R. Clinical judgement and geriatric assessment for predicting prognosis and chemotherapy completion in older patients with a haematological malignancy. Leuk Lymphoma 2016 Nov; 57(11):2560–67
- Hurria A et al., Improving the evidence base for treating older adults with cancer: American Society of Clinical Oncology Statement. J Clin Oncol 2015; 33(32):3826–33
- Hurria A et al., Predicting chemotherapy toxicity in older adults with cancer: a prospective multicenter study. J Clin Oncology 2011; 29(25):3457–65
- Nagl L, Koinig K, Hofer F, Stauder R. Comorbidities cluster with impairments in functional capacities, performance status and in mood and are associated with an unfavourable clinical outcome in elderly patients with a haematological malignancy. Leuk Lymphoma 2020 Apr; 13:1–11
- Rodin MB, Mohile SG. A practical approach to geriatric assessment in oncology. J Clin Oncol 2007; 25(14):1936–44
- Sarfati D et al., The impact of comorbidity on cancer and its treatment. CA: A Cancer Journal for Clinicians 2016; 66(4):337–50
 Nutzung von Cookies: Wir benötigen Ihre Einwilligung
Nutzung von Cookies: Wir benötigen Ihre Einwilligung