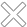Polypharmazie bei Krebspatient:innen in Österreich
Relevanz, Evidenzlage und Lösungsansätze
Bedeutung von Polypharmazie bei Krebspatient:innen
Polypharmazie – meist definiert als die gleichzeitige Einnahme von fünf oder mehr Medikamenten – ist bei Krebspatient:innen weitverbreitet und stellt ein bedeutendes Risiko für Medikamenteninteraktionen, unerwünschte Arzneimittelwirkungen und Adhärenzprobleme dar.1–3 In weiterer Folge können daraus funktionelle Einschränkungen, eine verminderte Lebensqualität, häufige Krankenhausaufenthalte und eine erhöhte Gesamtmortalität resultieren.4–7 Diese Problematik gewinnt zunehmend an Bedeutung, da viele Krebserkrankungen mittlerweile zu chronischen Erkrankungen mit längerfristigem Überleben geworden sind und komplexe Therapiekonzepte erfordern. Die Krebstherapie in Kombination mit der notwendigen Behandlung von Komorbiditäten führt so zu einer immer weiter ansteigenden Medikamentenzahl.8, 9
Gerade in palliativen Situationen oder wenn die Lebenserwartung auf wenige Jahre begrenzt ist, sollte der klinische Nutzen bestimmter Medikamente kritisch hinterfragt werden, da Langzeiteffekte womöglich irrelevant sind, während Arzneimittelnebenwirkungen und -interaktionen akute Beschwerden verursachen können.10, 11
Datenlage und Erkenntnisse
Die Studienlage zu Polypharmazie bei Krebspatient:innen in Österreich ist begrenzt, wobei die vorhandenen Arbeiten die internationalen Daten widerspiegeln und die Relevanz der Thematik auch in Österreich zeigen.
Eine multizentrische, prospektive Beobachtungsstudie an 12 onkologischen Zentren in Österreich untersuchte die Häufigkeit von Komorbiditäten bei Krebspatient:innen zu Beginn einer systemischen Antitumortherapie.12 86% der Patient:innen waren von zumindest einer Begleiterkrankung betroffen, mit zunehmendem Alter zeigte sich eine signifikante Zunahme von Komorbiditäten. Die Anzahl von Komorbiditäten wiederum korrelierte mit der Medikamentenzahl: Je mehr Begleiterkrankungen vorlagen, desto mehr Medikamente wurden eingenommen (Abbildung 1). Damit weist diese Untersuchung auf eine schon zu Therapiebeginn bestehende relevante Medikamentenlast hin, die durch die onkologische Therapie weiter zunimmt. Diese Zahlen unterstreichen die Notwendigkeit eines strukturierten Medikationsmanagements bereits vor Beginn einer systemischen Krebstherapie.
Ein ähnliches Ergebnis fand sich bei einer retrospektiven Auswertung im Ordensklinikum Linz, in der die Häufigkeit von Polypharmazie bei Patient:innen mit inkurabler Krebserkrankung untersucht wurde.13 Dabei zeigte sich, dass bereits zu Beginn einer palliativen Systemtherapie 37,5% der Patient:innen von Polypharmazie betroffen waren. Während des Beobachtungszeitraums von drei Jahren nahm sowohl die Anzahl der Komorbiditäten als auch der Medikamente signifikant zu. Beim letzten Beobachtungszeitpunkt vor dem Tod konnte eine Verdoppelung des Anteils an Patient:innen mit Polypharmazie im Vergleich zum ersten Beobachtungszeitpunkt bei Diagnosestellung der metastasierten Krebserkrankung beobachtet werden (68,8% vs. 34,4%). Ein erheblicher Teil der Patient:innen, die zu Beginn weniger als fünf Medikamente eingenommen hatten, war im Verlauf der inkurablen Krebserkrankung von Polypharmazie betroffen (66,7%).
Die Ergebnisse der beiden Studien belegen eindrücklich, dass Polypharmazie bei onkologischen Patient:innen in Österreich nicht nur ein theoretisches Problem ist, sondern klinische Realität. Das Problem der Polypharmazie nimmt über den Krankheitsverlauf zu. Ursache sind nicht nur die Medikamente zur Tumorbehandlung, sondern auch die Behandlung von Begleitkomplikationen der Therapie.
Polypharmazie bei onkologischen Patient:innen

Aktuelle Maßnahmen gegen Polypharmazie in Österreich
Trotz wachsender Aufmerksamkeit für das Thema Polypharmazie existieren in Österreich keine flächendeckend implementierten Strategien zur strukturierten Reduktion von Polypharmazie in der Onkologie. Die Integration klinisch-pharmazeutischer Expertise in den Stationsalltag ist – anders als in angloamerikanischen oder skandinavischen Ländern – allenfalls punktuell gegeben.
Ein erster Schritt in Richtung strukturierte und regelmäßige Überprüfung der Medikationsliste von Krebspatient:innen wurde im Tumorzentrum Oberösterreich gesetzt, indem die wiederholte Anwendung eines strukturierten Tools zur Medikamentenoptimierung in der Leitlinie „Palliative Care“ (https://www.tumorzentrum.at/) dezidiert empfohlen wird (TOP-PIC; nähere Beschreibung weiter unten).
Strukturelle Lösungsansätze
Wenn man Polypharmazie in Österreich gezielt reduzieren will, sind verpflichtende Strukturmaßnahmen erforderlich. Das Ziel „Reduktion von Polypharmazie“ ist messbar, zusätzliche Effekte wie Therapieadhärenz und Kosteneffizienz können parallel erzielt werden.
Im Folgenden sind einige strukturelle Lösungsansätze beschrieben, die – je nach regionalen Ressourcen – in unterschiedlichem Tempo etabliert werden können. Die verschiedenen Maßnahmen sind regional oder auf Spitalsebene zu einem sinnvollen und praktikablen Gesamtkonzept zusammenzufügen und inkludieren natürlich nicht nur die onkologischen Patient:innen.
Klinisch-pharmazeutische Visiten verpflichtend integrieren
Die regelmäßige Einbindung von klinischen Pharmazeut:innen in die Visitenstrukturen onkologischer Stationen ermöglicht die frühzeitige Identifikation problematischer Medikamente und Medikamentenkombinationen. Internationale Studien belegen, dass pharmazeutische Interventionen zu einer signifikanten Reduktion potenziell inadäquater Medikation und unerwünschter Arzneimittelwirkungen führen.14–16 Entlassungsgespräche für Patient:innen mit Polypharmazie durch klinische Pharmazeut:innen sind eine Erweiterung, die Einnahmefehler reduziert und die Therapieadhärenz nachweislich verbessert.


Abb. 2: Illustration der 5 Schritte von TOP-PIC (Tool to Optimize Pharmacotherapy in Patients with Incurable Cancer) zur
Medikamentenoptimierung 17
Anwendung eines strukturierten Tools zur Medikamentenoptimierung
Ein innovativer österreichischer Lösungsansatz ist ein eigens für Patient:innen mit unheilbarer Krebserkrankung entwickeltes Tool zur Medikamentenoptimierung.17 TOP-PIC (Tool to Optimize Pharmacotherapy in Patients with Incurable Cancer) besteht aus 5 aufeinanderfolgenden Schritten (Abbildung 2). Im Rahmen eines Pilottests konnte gezeigt werden, dass in 17,4% der Fälle mithilfe dieses Tools andere, evidenzbasiertere Entscheidungen getroffen wurden als ohne zusätzliche Hilfsmittel und dass zugleich die Entscheidungssicherheit der Ärzt:innen signifikant verbessert werden konnte. Bei Anwendung von TOP-PIC in einer retrospektiven Patientenkohorte konnte die Medikamentenanzahl signifikant reduziert und optimiert werden.13
Regelmäßiges Monitoring und regelmäßige Interventionen zur Reduktion von Polypharmazie
Eine zentrale Maßnahme ist das Monitoring von Polypharmazie – sowohl auf Patientenebene (z.B. bei Aufnahme und Entlassung) als auch auf institutioneller Ebene durch Erhebung strukturierter Qualitätsindikatoren (z.B. Medikamentenanzahl, Interaktionen mit hohem Risikopotenzial). Zusätzlich ist eine Implementierung eines strukturierten Tools wie TOP-PIC zu bestimmten Zeitpunkten im Verlauf einer Krebserkrankung essenziell, um Polypharmazie nicht nur zu erkennen, sondern auch in regelmäßigen Abständen zu überprüfen und zu bekämpfen.17
Fortbildungen für Ärzt:innen und interprofessionelle Teams
Ein interprofessionelles Bewusstsein für die Risiken von Polypharmazie bei Krebspatient:innen kann durch gezielte, praxisnahe Fortbildungen gestärkt werden. Diese sollten sowohl ärztliches Personal in Krankenhäusern und im niedergelassenen Bereich als auch Pflegekräfte und Pharmazeut:innen adressieren. Inhalte sollten vermitteln, wie Medikamente evidenzbasiert angepasst oder abgesetzt werden können, ohne die Patient:innen in Gefahr zu bringen und ohne viele zeitliche Ressourcen in Anspruch zu nehmen.
Fazit
Polypharmazie bei Krebspatient:innen ist ein klinisch relevantes und bislang unzureichend adressiertes Problem in Österreich.
Zur Verbesserung der Patientenbetreuung und Versorgungsqualität ist eine regelmäßige strukturierte Überprüfung und Optimierung der eingenommenen Medikation durch ein interdisziplinäres Team unter Berücksichtigung verschiedener Faktoren wie Gesamtanzahl der Medikamente, Medikamenteninteraktionen und Lebenserwartung notwendig. Gezielte Fortbildungsmaßnahmen sollten in der Lage sein, die Aufmerksamkeit für die Thematik zu erhöhen und den Umgang mit der zunehmenden Medikamentenlast der Patient:innen zu verbessern. Gesundheitspolitische Rahmenbedingungen, beispielsweise im Österreichischen Strukturplan Gesundheit (ÖSG), sollten Standards für die nachweisliche Reduktion von Polypharmazie festlegen und einfordern.
Nur durch Kombination einer nationalen Strategie und eines koordinierten, interprofessionellen Vorgehens lässt sich Polypharmazie bei Krebspatient:innen wirksam und nachhaltig reduzieren.
Irene Strassl, Ansgar Weltermann
1 Mohamed MR, Ramsdale E, Loh KP et al., Associations of polypharmacy and inappropriate medications with adverse outcomes in older adults with cancer: a systematic review and meta-analysis. The Oncologist 2020 Jan; 25(1):e94–e108; DOI: 10.1634/theoncologist.2019-0406
2 Masnoon N, Shakib S, Kalisch-Ellett L, Caughey GE. What is polypharmacy? A systematic review of definitions. BMC Geriatrics 2017 Oct 10; 17(1):230;
DOI: 10.1186/s12877-017-0621-2
3 Yadesa TM, Kitutu FE, Deyno S et al., Prevalence, characteristics and predicting risk factors of adverse drug reactions among hospitalized older adults: a systematic review and meta-analysis. SAGE Open Med 2021; 9:20503121211039099; DOI: 10.1177/20503121211039099
4 Pazan F, Wehling M. Polypharmacy in older adults: a narrative review of definitions, epidemiology and consequences. Eur Geriatr Med 2021 Jun; 12(3):443–52; DOI: 10.1007/s41999-021-00479-3
5 Khezrian M, McNeil CJ, Murray AD, Myint PK. An overview of prevalence, determinants and health outcomes of polypharmacy. Ther Adv Drug Saf 2020; 11:2042098620933741; DOI: 10.1177/2042098620933741
6 Suh Y, Ah YM, Lee E, Lee JY. Association of inappropriate polypharmacy with emergency department visits in older patients receiving anti-neoplastic therapy: a population-based study. Supportive Care in Cancer –
Official Journal of the Multinational Association of Supportive Care in
Cancer 2021 Jun; 29(6):3025–34; DOI: 10.1007/s00520-020-05759-5
7 Chen LJ, Trares K, Laetsch DC et al., Systematic review and meta-analysis on the associations of polypharmacy and potentially inappropriate medication with adverse outcomes in older cancer patients. The Journals of Gerontology Series A, Biological Sciences and Medical Sciences 2020 May 27; DOI: 10.1093/gerona/glaa128
8 Sharma M, Loh KP, Nightingale G et al., Polypharmacy and potentially inappropriate medication use in geriatric oncology. Journal of Geriatric Oncology 2016 Sep; 7(5):346–53; DOI: 10.1016/j.jgo.2016.07.010
9 Hong S, Lee JH, Chun EK et al., Polypharmacy, inappropriate medication use, and drug interactions in older Korean patients with cancer receiving first-line palliative chemotherapy. The Oncologist 2020 Mar; 25(3):e502–e511; DOI: 10.1634/theoncologist.2019-0085
10 Scott IA, Hilmer SN, Reeve E et al., Reducing inappropriate polypharmacy: the process of deprescribing. JAMA Internal Medicine 2015 May; 175(5):827–34; DOI: 10.1001/jamainternmed.2015.0324
11 Turner JP, Kantilal K, Kantilal K et al., Optimising medications for patients with cancer and multimorbidity: the case for deprescribing. Clinical Oncology – Royal College of Radiologists (Great Britain) 2020 Sep; 32(9):609–17; DOI: 10.1016/j.clon.2020.05.015
12 Balic M, Hilbe W, Gusel S et al., Prevalence of comorbidity in cancer patients scheduled for systemic anticancer treatment in Austria. Memo – Magazine of European Medical Oncology 2019/12/01; 12(4):290–96; DOI: 10.1007/s12254-019-00542-7
13 Strassl I. Development and feasibility analysis of a new tool to optimize pharmacotherapy and reduce polypharmacy in patients with incurable cancer. Medical University of Vienna 2024; urn:nbn:at:at-ubmuw:1-70350
14 Brokaar EJ, van den Bos F, Visser LE, Portielje JEA. Deprescribing in older adults with cancer and limited life expectancy: an integrative review. The American Journal of Hospice & Palliative Care 2021 Mar 19; 10499091211003078; DOI: 10.1177/10499091211003078
15 Barlow A, Prusak ES, Barlow B, Nightingale G. Interventions to reduce polypharmacy and optimize medication use in older adults with cancer. Journal of Geriatric Oncology 2021 Jul; 12(6):863–71; DOI: 10.1016/
j.jgo.2020.12.007
16 Vrijkorte E, de Vries J, Schaafsma R et al., Optimising pharmacotherapy in older cancer patients with polypharmacy. European Journal of Cancer Care 2020 Jan; 29(1):e13185; DOI: 10.1111/ecc.13185
17 Strassl I, Windhager A, Machherndl-Spandl S et al., TOP-PIC: a new tool to optimize pharmacotherapy and reduce polypharmacy in patients with incurable cancer. Journal of Cancer Research and Clinical Oncology 2023 Mar 6; DOI: 10.1007/s00432-023-04671-9
 Nutzung von Cookies: Wir benötigen Ihre Einwilligung
Nutzung von Cookies: Wir benötigen Ihre Einwilligung