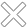Aktuelle epidemiologische Situation des Prostatakarzinoms in Österreich sowie wesentliche Aspekte zur Früherkennung
Die Inzidenz des Prostatakarzinoms in Europa sowie in westlichen Industrienationen wie z.B. den USA oder Australien ist sehr hoch und stellt hier derzeit den häufigsten dokumentierten Tumor insgesamt dar. In Europa besteht ein Nord-Süd-Gefälle, wobei die Inzidenz in den skandinavischen Ländern oder auch in Deutschland und Österreich am höchsten ist. Der wichtigste Risikofaktor für das Vorliegen eines Prostatakarzinoms ist nach wie vor das Alter. Zusätzlich spielen eine positive Familienanamnese und eine Reihe nachgewiesener genetischer Mutationen eine Rolle. Beispielsweise haben Männer mit einer BRCA2-Mutation gegenüber der Normalbevölkerung ein 3,5-fach erhöhtes Risiko, früh an einem Prostatakarzinom zu erkranken. Sonstige Ursachen werden im Wesentlichen kontroversiell diskutiert.
Grundsätzlich wissen wir aus prospektiven Screening-Studien, dass die Mortalität am Prostatakarzinom durch Früherkennung deutlich verringert werden kann. In der „European Randomized Study of Screening for Prostate Cancer“ war die Reduktion der prostataspezifischen Mortalität nach 21 Jahren mit 27% ausgewiesen (Reduktion um 0,71 Todesfälle durch Prostatakrebs pro 1.000 Teilnehmer), in der Göteborg-Studie nach 22 Jahren sogar mit 41% (Reduktion des Sterberisikos an Prostatakrebs um 0,59% von 2,13% auf 1,55%). Die Teilnehmer dieser Früherkennungsstudien waren im Wesentlichen zwischen 50 und 70 Jahre alt, der Nutzen eines Prostata-Screenings jenseits von 70 Jahren ist daher mit Unsicherheit behaftet.
Darüber hinaus besteht bei der Früherkennung des Prostatakarzinoms – insbesondere in höherem Alter – das Risiko, klinisch nicht relevante Fälle zu diagnostizieren (sog. Überdiagnosen): Bei etwa 30–50% aller 80-jährigen Männer ist ein Karzinom in der Prostata nachweisbar, bei Weitem nicht alle diese Karzinome sind jedoch behandlungsbedürftig. Ziel der Früherkennung ist es daher, möglichst genau jene Fälle zu diagnostizieren, die auch behandlungsbedürftig sind, da Überdiagnosen zu unnötigen Behandlungen (sog. Überbehandlung) führen.
Inzidenz und Mortalität des Prostatakarzinoms (1983–2023)

Abb. 1: Zeitlicher Verlauf der altersstandardisierten Inzidenz (blaue Linie) und Mortalität (rote Linie) des Prostatakarzinoms in Österreich (Fälle pro 100.000 Männer, Krebsregister 2025)
In Österreich: PSA-Screening auf individueller Basis
Bezüglich Früherkennung findet in Österreich heutzutage ein sogenanntes opportunistisches PSA-Screening statt. Das bedeutet, dass auf individueller Basis (Patientenwunsch oder Initiative eines Arztes bzw. einer Ärztin) ohne zentrale Koordination und in nicht vorgegebenen Intervallen der PSA-Wert gemessen wird und daraus weitere Maßnahmen abgeleitet werden. Seit 2022 fordert die Europäische Kommission daher die Entwicklung organisierter risikoadaptierter Screeningstrategien, die den PSA-Test mit einer Magnetresonanztomografie kombinieren.
Die Integration der MRT verbessert die Erkennung klinisch relevanter Prostatakarzinome und verringert die Überdiagnose von Niedrigrisiko-Karzinomen. Durch ihren Einsatz kann die Rate klinisch nicht relevanter Prostatakarzinome sowie durchzuführender Biopsien um 50–70% gesenkt werden. Künftig sollte ein Algorithmus für die Früherkennung von Prostatakrebs entwickelt werden, bei dem in einem organisierten und personalisierten Screening der PSA-Test mit der MRT der Prostata kombiniert wird. Dies ist jedenfalls eine Forderung der Österreichischen Gesellschaft für Urologie. Derzeit ist die einzige Organisation, die eine Früherkennung propagiert, die Österreichische Krebshilfe, mit einem PSA-Test ab dem 45. Lebensjahr.
Um neben Überdiagnostik auch Übertherapie zu vermeiden, existieren heute differenzierte Leitlinien für die Behandlung des Prostatakarzinoms. So wird beispielsweise Patienten mit einem Niedrigrisiko-Prostatakarzinom (entsprechend einem Gleason-Score 6) primär keine aktive Therapie mehr empfohlen. Diese Patienten sollen lediglich überwacht werden („Active Surveillance“). Diese wichtige Strategie, um Übertherapie zu vermeiden, wurde mittlerweile in prospektiven Studien über einen Zeitraum von bis zu 20 Jahren untersucht und als sicher eingestuft.
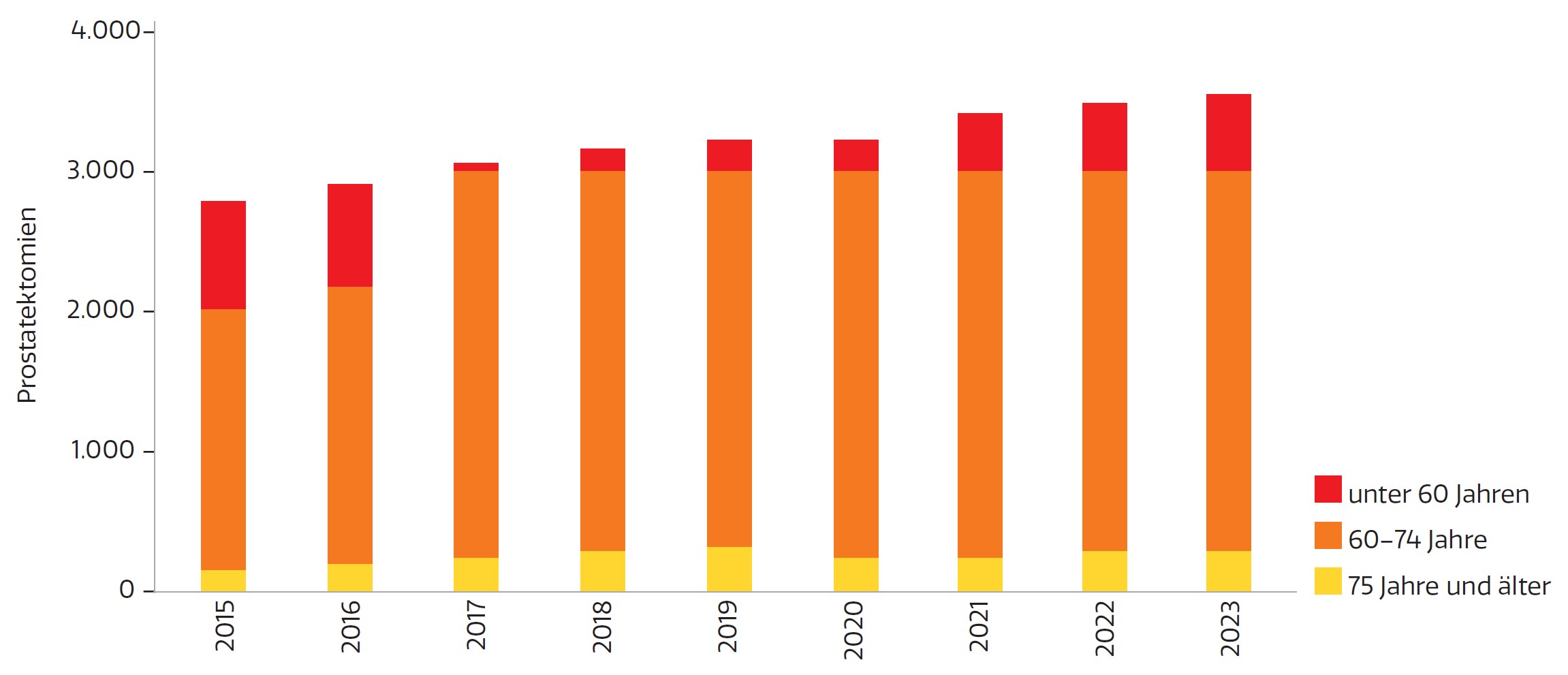

Abb. 2: Zahl radikaler Prostatektomien in Österreich nach Altersgruppen (< 60 Jahre, 60–74 Jahre, ≥ 75 Jahre) im Zeitraum 2015–2023
Zahlen zum Prostatakrebs in Österreich
Prostatakrebs ist mit 7.485 neu diagnostizierten Fällen pro Jahr in Österreich die häufigste bösartige Tumorerkrankung.* Die altersstandardisierte Rate des Prostatakarzinoms betrug im Jahr 2023 172,8 Fälle pro 100.000 Männer und ist seit den 1980er-Jahren deutlich ansteigend.** Dies ist auf die Einführung des PSA-Tests zurückzuführen: Durch den breiten Einsatz des PSA-Tests kam es zunächst zu einem starken Anstieg von Prostatakrebs-Fällen. Der Höhepunkt dieser Entwicklung wurde im Jahr 2003 erreicht (Abbildung 1).
Zu den genauen Gründen des Inzidenzverlaufs der letzten 20 Jahre gibt es unterschied-liche Überlegungen, jedoch keine gesicherten Erkenntnisse. Das durchschnittliche Erkrankungsalter bei Diagnosestellung ist seit Einführung des PSA-Tests in den 1980er-Jahren gesunken und in den letzten Jahren wieder
gering angestiegen; es liegt heute in Österreich bei 70 Jahren. Das durchschnittliche Alter eines Mannes, der an einem Prostatakarzinom verstirbt, liegt bei knapp über 80 Jahren. Seit Einführung des PSA-Tests kam es zu einer rückläufigen Mortalität am Prostatakarzinom, die heute bei ca. 40/100.000 liegt (Abbildung 1).* Die Anzahl der radikalen Prostatektomien in Österreich hat in den letzten
10 Jahren um knapp 30% zugenommen (von 2.800 im Jahr 2015 auf 3.600 im Jahr 2023) (Abbildung 2), was exakt der Steigerung der Inzidenz entspricht. Die Anzahl an Prostatektomien im Verhältnis zur Anzahl der Neudiagnosen ist insbesondere bei Männern bis zum 75. Lebensjahr hoch und liegt bei 90%.
* https://www.statistik.at/statistiken/bevoelkerung-und-soziales/gesundheit/krebserkrankungen
** Krebsregister (Stand 10.01.2025) und Todesursachenstatistik „Sonderauswertung auf Anfrage“
Zusammenfassung
Das Prostatakarzinom ist der häufigste Tumor westlicher Industrienationen, die Mortalität ist abnehmend. Das derzeit vorliegende opportunistische Screening gilt als ineffizient, weshalb gemäß den Empfehlungen der Europäischen Kommission risikoadaptierte Screeningstrategien entwickelt werden sollten. Hierbei kann das individuelle Risiko des einzelnen Mannes erhoben und ein entsprechendes Intervall der Folgeuntersuchungen nach einem initialen PSA-Test maßgeschneidert werden. Je nach Familienanamnese und initialem PSA-Test könnte unter zusätzlicher Verwendung eines Risikokalkulators, ergänzt durch ein MRT und gezielte Biopsietechniken, die Rate an Überdiagnosen und Übertherapien reduziert werden. Eine deutliche und nachweisliche Senkung der Mortalität wäre dann beim häufigsten Malignom in einem adäquaten Verhältnis zum Aufwand erreichbar und sinnvoll – dies wird auch von der Österreichi-schen Gesellschaft für Urologie vertreten und gefordert.
Anton Ponholzer
Literatur:
- Auvinen A, Rannikko A, Lehti M et al., Prostate cancer screening with PSA, Kallikrein Panel, and MRI: The ProScreen Randomized Trial. JAMA 2024; 331:1452–59
- Beyer K et al., Health policy for prostate cancer early detection in the European Union: a systematic review (PRAISE-U). Journal of Personalized Medicine 2024; 14:84
- De Vos II, Meertens A, Hogenhout R et al., A detailed evaluation of the effect of prostate-specific antigen-based screening on morbidity and mortality of prostate cancer: 21-year follow-up results of the Rotterdam section of the ERSPC. European Urology 2023; 84(4):410–19; DOI: 10.1016/j.eururo.2023.05.021
- Fazekas T, Shim SR, Basile G et al., Magnetic resonance imaging in prostate cancer screening: a systematic review and meta-analysis. JAMA Oncology 2024; 10(5):633–41; DOI: 10.1001/jamaoncol.2023.7894
- Feng X, Zahed H, Onwuka J et al., Cancer stage compared with mortality as end points in randomized clinical trials of cancer screening: a systematic review and meta-analysis. JAMA 2024; 331(24):1975–87; DOI: 10.1001/jama.2024.5814
- Frånlund M, Månsson M, Arnsrud-Godtman R et al., Results from 22 years of follow-up in the Göteborg randomized population-based prostate cancer screening trial. Journal of Urology 2022; 208(2):292–300
- Gesundheit Österreich GmbH (GÖG): Gesundheitsberichte (Übersicht/Archiv)
- Hamdy FC, Donovan JL, Lane JA et al., Fifteen-year outcomes after monitoring, surgery, or radiotherapy for prostate cancer (ProtecT Trial). New England Journal of Medicine 2023; 388(7):718–29; DOI: 10.1056/NEJMoa2214122
- Hugosson J, Roobol MJ, Månsson M et al., A 16-year follow-up of the European randomized study of screening for prostate cancer. European Urology 2019; 76(1):43–51; DOI: 10.1016/j.eururo.2019.02.009
- Jahrbuch der Gesundheitsstatistik 2023. Statistik Austria 2024 (Berichtsjahr 2023)
- Mottet N, Cornford P, van den Bergh RCN et al., EAU-EANM-ESTRO-ESUR-ISUP-SIOG Guidelines on prostate cancer 2025. European Association of Urology (full Guideline 2025)
- S3-Leitlinie Prostatakarzinom – Langversion (Version 8.1, August 2025). Leitlinienprogramm Onkologie (DKG, DGU, AWMF) 2024
- Vickers A, O’Brien F, Montorsi F et al., Current policies on early detection of prostate cancer create overdiagnosis and inequity with minimal benefit. BMJ 2023; 381:e071082
 Nutzung von Cookies: Wir benötigen Ihre Einwilligung
Nutzung von Cookies: Wir benötigen Ihre Einwilligung